top of page


9. 病院事務長が抱える“書類が散らばる問題”をどう解決するか|文書管理を属人化させない実務
病院事務長 の仕事は、制度対応、監査対応、院内調整、委員会運営、規程管理、各種記録の整備など、多岐にわたります。 その中で、見えにくいけれど大きな負担になるのが、 書類が散らばる問題 です。 病院事務長が直面する“書類が散らばる問題”とは 日常業務では、こんな状態が起きがちです。 ・規程類は総務 ・研修記録は看護部 ・委員会議事録は各委員会事務局 ・セキュリティ関連資料は情報システム担当 ・働き方改革の記録は人事労務 ・認証準備資料は別フォルダ どれも必要なのに、まとまっていない。 この状態では、事務長が全体を把握するだけでも大きな負担です。 なぜ病院の文書管理は散らばりやすいのか 理由はシンプルで、病院の文書管理が 部門単位 で発生しやすいからです。 それぞれの部門では必要に応じて保管していても、病院全体として見ると、 ・どこにあるか分からない ・最新版か分からない ・誰が管理しているか曖昧 ・制度別に追えない という問題が起こります。 事務長業務で特に困る場面 この問題が表面化しやすいのは、次のような場面です。 ・監査対応 ・制度改定対応 ・
3月15日読了時間: 3分


8. 監査前に資料を探す病院は危ない|証憑管理を“探す”から“回す”へ変える方法
監査対応のたびに資料を探す病院 は、これからますます不利になります。 令和8年度診療報酬改定や医療DXの流れでは、重要なのは「やっていること」だけでなく、「その証拠を必要な時にすぐ提示できること」です。電子処方箋、電子カルテ情報共有サービス、サイバーセキュリティ対策など、評価対象が実運用に寄るほど、 証憑管理 の重要性は高まります。 なぜ監査前の“資料探し”が危ないのか 監査前に慌てて資料を集めるやり方には、いくつもの問題があります。 ・抜け漏れに気づきにくい ・最新版かどうか分からない ・担当者依存になる ・余計な確認作業が増える ・通常業務が止まる つまり、監査そのものより、 監査前の混乱 が大きな負担になります。 “探す管理”が起きる病院の共通点 資料探しが常態化している病院には、共通点があります。 ・保管場所が部門ごとに違う ・命名ルールがない ・制度別に整理されていない ・更新責任者が曖昧 ・一覧表がない この状態では、書類があるかどうか以前に、 全体像が見えません。 これから必要なのは“探す”ではなく“回す”管理...
3月14日読了時間: 2分


2030年に変わる日本の医療「標準型電子カルテ」の全貌とその影響
「引越し先の病院で、これまでの経過を一から説明し直さなければならなかった」「救急搬送された際、アレルギー情報が正しく伝わるか不安だった」――。こうした経験は、多くの患者が医療現場で感じてきた不便さです。日本の医療では電子カルテの導入が進んでいるものの、病院ごとに異なるシステムが存在し、患者情報がスムーズに共有されない「医療の壁」が依然として存在しています。 この壁を打ち破るために、厚生労働省は「標準型電子カルテ」の認証制度を本格的に推進しています。国が技術標準を定めて認証を与えることで、全国どこでも情報が連携できる環境を作り出そうという試みです。今回は、この制度がなぜ医療DXの重要施策とされているのか、そして私たちの通院がどのように変わるのかを5つのポイントで解説します。 2030年度にはすべての医療機関で情報共有が当たり前になる 政府は医療DXの計画において、 2030年度までにほぼすべての医療機関で患者の医療情報を共有できる電子カルテを導入する という目標を掲げています。これは非常に野心的な目標であり、特にIT化が難しいとされてきた小規模診療
3月14日読了時間: 4分


7. 医療情報システムの安全管理に関するガイドライン対応で、最初に整理すべき文書とは?|病院・クリニックの実務入門
医療情報システムの安全管理に関するガイドライン対応 は、多くの病院・クリニックにとって「何から手を付ければよいか分かりにくい」テーマです。 厚労省は現在、 医療情報システムの安全管理に関するガイドライン 第6.0版 を公開しており、経営管理編・企画管理編・システム運用編などの構成で、安全管理に必要な考え方と実務を整理しています。 ガイドライン対応で、なぜ“文書整理”から始めるべきなのか ガイドライン対応というと、つい技術対策やシステム対策から考えがちです。 しかし実務では、最初に必要なのは 文書の整理 です。 なぜなら、医療機関が説明責任を果たし、院内運用を安定させるには、 ・方針 ・規程 ・手順 ・責任分担 ・記録 ・委託先関係資料 がつながっている必要があるからです。 厚労省のQ&Aでも、通常運用時においては、「診療情報を適正に保存し、適正に利用すること」を安全管理方針に盛り込み公表し、問い合わせに回答できるよう準備する必要があると示されています。 最初に整理すべき文書1:安全管理に関する基本方針・規程 まず必要なのは、 安全管理に関す
3月13日読了時間: 3分


6. 病院のサイバーセキュリティ対策は“コスト”ではなく“収益を守る基盤”になる|令和8年度診療報酬改定で重要性が増す理由
病院のサイバーセキュリティ対策 は、これまで「必要なのは分かるが、直接収益を生まないコスト」と見られがちでした。 しかし、令和8年度診療報酬改定では、その位置づけが明らかに変わっています。厚労省の全体概要では、 医療DX推進体制整備加算・医療情報取得加算を見直し、マイナ保険証、電子処方箋、電子カルテ共有サービス、サイバーセキュリティ対策等に係る新たな評価を新設する と整理されています。つまり、サイバーセキュリティ対策は、もはや“守りのコスト”ではなく、制度対応と経営の土台として見られる時代に入っています。 なぜ今、病院のサイバーセキュリティ対策が重く見られるのか 背景にあるのは、医療DXの進展です。厚労省は医療DXを、診察・治療・薬剤処方・診療報酬請求・地域連携まで含めた全体最適の基盤と位置づけています。情報がつながり、共有される範囲が広がるほど、そこを安全に運用する責任も重くなります。 さらに、令和8年度改定の議論では、 適切な診療記録の管理を推進する観点から、「医療情報システムの安全管理に関するガイドライン」を踏まえ、非常時に備えたサイバ
3月12日読了時間: 3分

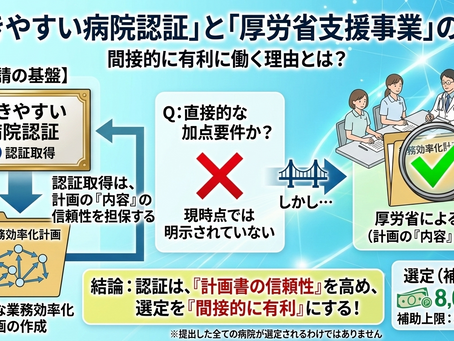
「働きやすい病院認証」を取ると補助金審査に有利なのか?
業務効率化実績が“間接的に効く”と考えられる理由 「働きやすい病院認証を取ったら、厚労省の業務効率化・職場環境改善支援事業で有利になるのですか?」 この質問に対して、現時点での答えは、 “認証取得そのものが加点要件だと明示されているわけではない。ただし、間接的に有利に働くことは十分期待できる” です。厚労省が公表している「医療分野における業務効率化・職場環境改善支援事業」では、申請病院は 申請書とともに「業務効率化計画」を都道府県に提出 し、厚労省はその内容を踏まえて選定作業を行うとされています。一方で、 提出した病院がすべて補助対象になるわけではない ことも明記されています。 ここで重要なのは、審査の中心が「単にICT機器を入れたい病院」ではなく、 “業務効率化と職場環境改善を、計画として説明できる病院” に置かれていることです。だからこそ、日頃から勤務環境改善を進め、その取組を証拠として残している病院ほど、計画書の説得力を高めやすいと考えられます。これは制度文言から導ける実務上の自然な読み方です。 まず押さえたい大前提 「認証取得=採択保
3月9日読了時間: 6分


【2026年度】最大8,000万円補助へ。病院のICT導入は「今から準備する病院」が強い
「人手不足が厳しい」 「職場環境を改善したい」 「ICTを入れたいが、費用が重い」 「でも、何から着手すればいいかわからない」 そんな病院にとって、2026年度は大きな転換点になりそうです。 厚生労働省は、 「医療分野における業務効率化・職場環境改善支援事業」を令和8年度に実施すると公表しています。対象は一定要件を満たす病院 で、 ICT機器等の導入 による業務効率化・職場環境改善を支援する制度です。補助上限は 1施設あたり8,000万円 です。 ここだけ見ると、「大型補助金の話」で終わってしまいそうです。 ですが、本当に重要なのはそこではありません。 この制度が示しているのは、 これからの病院経営では、“ICTを入れたか”ではなく、“業務効率化と職場環境改善をどう計画し、どう実行するか”が問われる ということです。 この制度の本質は、「機器購入支援」ではなく「病院の運用改善支援」 厚労省の公表では、この事業の目的は、 ICT機器等の導入によって業務効率化・職場環境改善に資する取組を行い、生産性向上を図る医療機関に対して必要な経費を支援し、効
3月9日読了時間: 6分


歯科技工士採用の改善:主な課題と解決法
歯科技工士の採用は、歯科医院やクリニックの運営において非常に重要なポイントです。でも、実際には多くの課題が立ちはだかっています。私も現場で感じるのは、 「人材がなかなか集まらない」「採用してもすぐ辞めてしまう」 という悩みです。今回は、そんな歯科技工士採用の現状と、具体的な改善策についてお話しします。 歯科技工士採用の改善に向けて まずは、なぜ歯科技工士の採用が難しいのか、その背景を整理しましょう。採用の課題は大きく分けて3つあります。 人材不足 歯科技工士の数自体が少なく、需要に対して供給が追いついていません。 職場環境の問題 労働時間や給与、職場の雰囲気が原因で離職率が高いケースも多いです。 情報不足とミスマッチ 求職者と職場の情報がうまく伝わらず、採用後のギャップが生まれやすいです。 これらの課題を放置すると、医院の診療体制に影響が出てしまいます。だからこそ、 採用の仕組みを見直し、改善することが急務 です。 採用課題を解決するための具体的な方法 では、どうやってこの課題を乗り越えるか。私が提案したいのは、以下の
3月9日読了時間: 4分


診療所の「証拠」が変わる。勤怠管理をDXの起点にする逆転の発想
ゆきです! 1. 導入:現場を悩ませる「紙・Excel・口頭」の限界 多くの診療所において、勤怠管理はもっとも「曖昧さ」が残りやすい領域です。「うちは少人数だから阿吽の呼吸で回っている」「Excelで管理しているから大丈夫」――そう考えている院長先生は少なくありません。 しかし、想像してみてください。労働基準監督署の調査や行政指導(監査・指導)が入った際、その「紙やExcelのデータ」は客観的な証憑(エビデンス)としてどこまで機能するでしょうか。後からいくらでも書き換え可能なデータや、打刻の根拠が不明確な記録は、第三者の目には「その場しのぎの取り繕い」と映るリスクを孕んでいます。 「運用しているつもり」でも、いざという時に自分たちを証明する術がない。この潜在的なリスクこそが、多くの診療所が抱えるガバナンスの急所なのです。今、求められているのは、単なる記録ツールではなく、誰にも疑いようのない「運用の証跡」を自動的に積み上げる仕組みです。 2. サプライズ1:勤怠管理は「事務作業」ではなく、最強の「証憑レジストリ」である 勤怠管理を「給与計算のための
3月8日読了時間: 5分


第7回:2030年、医療は「共有される知」に進化する
ゆきですー 〜自院が取るべき選択(アクションプラン)と“いま”の準備〜 患者さんの健康データが、転院しても、救急でも、旅先でも、必要な時に参照できる。 そんな医療の風景が“政策の前提”になっていく。 そしてそれは、患者の安心だけじゃなく、医療者の判断を支える世界。 医療は「個人の記憶」から「共有される知」へ。 この変化の中で、自院が取るべき一手を整理します。 ゴールはペーパーレスではない 最後に強調したいのはここです。 医療DXの本質は、紙が消えることではなく、 情報が途切れない 判断材料が増える 連携が速くなる 不必要な重複が減る こうした「診療支援」に寄っていくこと。 自院が取るべき選択:大きく3パターン 1)紙カルテ/新規開業クリニック 標準型を待つ(国のSaaS) あるいは標準接続に強いクラウドを選ぶ →最初から“接続前提”で選ぶのがコツ。 2)オンプレ電子カルテ(更新期が近い) 同型更新で延命するのか クラウド移行に踏み切るのか 標準準拠をどこまで担保するのか →更新直前ではなく、今から“移行の現実”を見積もる。 3)歯科(現時点は情報
3月7日読了時間: 2分


第6回:ロードマップ2025→2030と「現場の落とし穴」
ゆきですー 〜やることは“システム導入”より運用設計が重い〜 電子化って、ボタンひとつで切り替わるものじゃない。 一番しんどいのは「移行する瞬間」と「運用が定着するまで」。 入力の作法が変わる。 紙の逃げ道がなくなる。 止まった時の対応も決める必要がある。 ——“ITの話”に見えて、実は“現場設計の話”です。 ロードマップの見方:いつ何が起きるか 2025→2030で、標準化と接続が段階的に進む。 ここでのポイントは、制度が固まってから動くのではなく、 自院の更新タイミングと重ねて計画すること です。 現場の落とし穴(重要) 1)標準型=MVPゆえの機能限界 専門診療・独自運用が多いと、標準型だけでは足りない可能性。 →「必須業務」を洗い出す。 2)業務フローが変わる “自由記載”から“構造化”へ寄るほど、入力と運用の作法が変わる。 →教育・マニュアル・役割設計が必須。 3)データ移行は思ったより重い レガシーからの移行は、名寄せや項目差で詰まりやすい。 →移行の見積もりは早めに。 4)クラウド=ネット障害に備える必要 止まった時にどう診療するか
3月7日読了時間: 2分


第5回:驚きの事実④「最大3/4補助」
ゆきですー 〜これは“支援”というより、国家インフラ参加の設計図〜 補助金の数字だけ見ると、魅力的に見える。 でも制度設計を見ると、こう読める。 「全国の医療機関を、確実に“つなぐ側”へ引き込む」 アメとムチではない。 “後戻りできない構造”を作る設計だ。 ここを理解すると、動き方が変わります。 補助金の本質:クラウド移行を「当たり前」にする オンプレ電子カルテは、初期費用や更新費が重い。 国はそこをクラウド中心の形に寄せていきます。 そこで用意されるのが、導入費・運用費を含めた補助。 最大で3/4が示されることもある。 (ただし、ポイントは“額”ではなく“条件”です) 強烈な条件:「接続」が必須 補助金は、“クラウド化”だけで受けられるわけではありません。 政策のレールに乗る条件があります。 電子処方箋への接続 情報共有サービスへの接続 つまり補助金は、 「導入支援」ではなく、 全国連携に参加させる仕組み です。 現場の落とし穴:「更新直前に考えると詰まる」 カルテ更新は突然やってきません。 でも“準備”は時間がかかります。 移行計画(データ、
3月7日読了時間: 2分


第4回:驚きの事実③「国がSaaSアプリを開発・提供する」
ゆきですー 〜“国の電子カルテ”という選択肢が登場する意味〜 これまで電子カルテは“製品”だった。 ベンダーごとに仕様が違って、連携も難しい。 そこへ国が、最低限の共通仕様を持った「標準型」を出す。 目的は、競争を止めることじゃない。 連携できる土台を全国に敷く こと。 ここからルールが変わっていく。 国の標準型=「クラウドのSaaS」という前提 標準型電子カルテは、国が提供するクラウド型(SaaS)として構想されます。 特徴は大きく3つ。 クラウド前提(院内サーバに依存しない) 標準APIで接続しやすい マルチテナント等で低コストを狙う 選択肢が「2軸」になる ここが現場の意思決定に効きます。 Option A:国の標準型(MVP) 最低限機能でまず“接続”を確保 紙カルテからの移行や単科クリニックで有力 Option B:標準準拠の民間電子カルテ 専門機能や多機能を求める場合 ただし標準接続(API対応)の確認がより重要に 「どこのベンダーが良いか」より先に、 “標準に接続できるか” が選定の軸になります。 注意点:国の標準型は「万能」では
3月7日読了時間: 2分


第3回:驚きの事実②「電子カルテは“記録”から“接続端子”へ」
ゆきですー 〜院内完結の時代が終わる〜 紹介状を封筒に入れて、患者さんが手で運ぶ。 検査結果の紙を持って、別の病院へ行く。 「つながっていない医療」は、ずっと当たり前だった。 でも次の医療は、違う形を目指しています。 必要な情報が、必要な場所へ“届く”。 その入口として電子カルテが再定義される。 ——“接続端子”として。 何が変わる?:電子カルテの役割が変わる 従来の電子カルテは「院内の業務ツール」でした。 しかし標準型電子カルテは、全国医療情報プラットフォームに接続する前提で設計されます。 イメージはこうです。 院内完結:記録・会計・予約・検査の効率化 全国接続:情報共有・電子処方箋・横断的な参照が可能に 共有される情報は“具体的に決まっている” 全国で共有され得る情報は、ふわっとした話ではありません。 一定の枠で整理されます。 3文書 :診療情報提供書、退院時サマリー、健診結果報告書 6情報 :傷病名、アレルギー、感染症、薬剤禁忌、検査結果、処方情報 もちろん患者同意や運用が前提ですが、 「何を共有するか」が見える形で定義され始めている点が大
3月7日読了時間: 2分


4. 電子処方箋の施設基準対応で終わらない
医療機関に必要な運用履歴と証憑管理とは 電子処方箋の施設基準 に対応したからといって、医療機関の対応が終わるわけではありません。 これから重要になるのは、電子処方箋を どう運用し、その履歴をどう残し、どう説明できるか です。 電子処方箋の施設基準対応で終わらない理由 厚労省は医療DX推進の中で、電子処方箋の導入と活用を重要なテーマとして位置づけています。 令和8年度診療報酬改定でも、オンライン資格確認や診療情報活用に加えて、電子的診療情報連携を重視する流れが明確です。 つまり、施設基準を満たして導入しただけでは不十分で、 実際に回っているか が問われます。 電子処方箋の運用で必要になる記録と手順書 電子処方箋の運用では、次のような文書や記録が必要になります。 ・運用手順書 ・確認フロー ・権限設定に関する資料 ・変更履歴 ・研修記録 ・問題発生時の対応記録 ・関連台帳 これらは、導入時の設定資料だけでは代替できません。 必要なのは、 継続的な運用履歴 です。 医療DX対応で重要になる運用履歴の管理 医療DX対応で見落とされやすいのが、この“履歴”
3月7日読了時間: 2分


3. 医療機関の証憑管理が重要な理由
医療DXで本当に怖いのは監査対応で証拠が出せないこと 医療機関の証憑管理 は、これからの医療DX対応で欠かせないテーマです。 多くの現場では 「まだ未導入だから不安」 と考えがちですが、本当に怖いのは、導入しているのに 監査対応で証拠が出せないこと です。 医療機関の証憑管理が医療DXで重要になる理由 厚労省は、令和8年度診療報酬改定や医療DXの中で、デジタル情報の利活用と連携を強く進めています。 電子カルテ情報共有サービスは、全国医療情報プラットフォームの一部として、診療情報提供書、6情報、患者サマリーなどを共有する基盤です。 こうした流れの中では、医療機関が 運用していることを証明できるか が重要になります。 監査対応で“運用の証拠が出せない”と何が起こるのか 監査対応や制度対応の場面で困るのは、「やっていない」ケースだけではありません。 実際には運用している。 ルールもある。 教育もしている。 それでも、証拠が出せないと説明できません。 よくあるのは次のような状態です。 ・規程は担当者PCにある ・研修記録は紙ファイル ・会議議事録はメール
3月7日読了時間: 2分


5. 電子カルテ情報共有サービス対応で重要になる院内文書管理
医療機関が今見直すべき実務 電子カルテ情報共有サービス対応 では、外部との連携ばかりが注目されがちです。 けれど、実際にはその前提となる 院内文書管理 が整っていなければ、安定した運用はできません。 電子カルテ情報共有サービス対応で院内文書管理が重要になる理由 厚労省によると、電子カルテ情報共有サービスは、全国医療情報プラットフォームの一つとして、 診療情報提供書、健診結果、6情報、患者サマリー を全国の医療機関等や本人等が閲覧できる仕組みです。 このように“つながる医療”が前提になる時代には、院内の文書管理が弱いままだと運用が不安定になります。 医療機関の文書管理が弱いと何が起こるのか 院内文書管理が弱い医療機関では、次のような問題が起こりやすくなります。 ・手順書が古い ・規程の最新版が不明 ・役割分担が曖昧 ・更新履歴が追えない ・部門ごとに資料が散らばる この状態では、電子カルテ情報共有サービス対応を進めても、 実務が耐えません。 ガイドライン対応と院内運用はどうつながるのか 厚労省の 医療情報システムの安全管理に関するガイドライン 第6
3月7日読了時間: 2分


2. 医療DX対応で“入れただけDX”が通用しない理由
病院・クリニックが見直すべき運用と証憑管理 医療DX対応 というと、システム導入や設備整備が話題の中心になりがちです。 けれど、病院やクリニックで本当に差が出るのは 導入後 です。 令和8年度診療報酬改定では、オンライン資格確認や診療情報の活用、電子処方箋、電子カルテ情報共有サービスなどを含む運用体制が重視される流れが、より明確になっています。 医療DX対応で“入れただけ”が通用しなくなる理由 「システムは入れた」 「設定は済んだ」 「掲示もした」 それでも、これからは十分とは言えません。 なぜなら、制度が見ているのは 導入の有無 ではなく、 実運用 だからです。 厚労省の令和8年度診療報酬改定の概要では、オンライン資格確認で取得した診療情報を診察室等で閲覧・活用できる体制など、 現場で使われていることを前提 にした整理がされています。 電子処方箋と電子カルテ情報共有サービスで求められる実運用 たとえば、 電子処方箋 や 電子カルテ情報共有サービス は、導入しただけでは意味が薄い仕組みです。 電子カルテ情報共有サービスは、診療情報提供書、健診結果
3月6日読了時間: 3分


1. 令和8年度診療報酬改定と医療DX対応“導入”から“運用証明”へ変わる医療機関の実務
令和8年度診療報酬改定では、 医療DX対応 の考え方が大きく変わります。 これまでは、 「導入した」 「体制を整えた」 という事実そのものが重視される場面もありました。 しかし、これから医療機関に求められるのは、 導入したこと ではなく、 実際に運用し、その状態を証拠として示せること です。 厚生労働省の令和8年度診療報酬改定の全体概要でも、医療DXやICT連携を活用する医療機関・薬局の体制評価として、新たに 電子的診療情報連携体制整備加算 が示されています。 令和8年度診療報酬改定で医療DX対応はどう変わるのか 今回の改定で象徴的なのは、評価の重心が 導入そのもの から 運用と連携 へ 移っていることです。 厚労省の概要資料では、オンライン資格確認、診療情報の閲覧・活用、電子処方箋、電子カルテ情報共有サービスなどを組み合わせた体制が評価対象として整理されています。 つまり、単にシステムを置いただけではなく、 診療現場で実際に使われているか が重要になるということです。 医療DXは“導入”から“運用証明”へ 医療DX対応で今後より重要になるのが、
3月6日読了時間: 3分


第2回:驚きの事実①「主役は電子カルテじゃない」
ゆきですー 〜国の本当の狙いは“ボトルネック潰し”だった〜 薬局では電子化が進んだ。 でも医療機関側は、規模によってバラつきが大きい。 ある日、制度を動かす側が気づく。 「電子処方箋だけ先に進めても、連携の輪が広がらない」 つまり、ボトルネックは“別の場所”にあった。 だから政策は、“単品のデジタル化”から“セットの導入”へ舵を切ります。 ボトルネックの正体:電子カルテ普及の“格差” 医療DXというと電子処方箋が注目されがちですが、 全国で情報連携を当たり前にするには、医療機関側の土台(電子カルテ)が揃っていないと進みません。 特に、病院規模や診療所では普及率に差が出やすい。 ここが“詰まり”になっていました。 方針転換:「三位一体」で進める 国が取った手は、これです。 電子カルテ導入 電子処方箋 電子カルテ情報共有(全国での情報連携) この3つをセットで進める。 つまり、「電子カルテを入れたら終わり」ではなく、 接続して初めて“国の医療DX”に参加 する構造です。 現場にとっての意味 ここから先、中小規模の医療機関ほど、意思決定の軸が変わります
3月6日読了時間: 2分
bottom of page